![]()

睡眠時無呼吸症候群(Sleep Apnea Syndrome)は、睡眠中に無呼吸状態が繰り返される病気です。
つまり、眠っている間に呼吸が止まっている状態のことをいいます。
Sleep Apnea Syndromeの頭文字をとって、「SAS(サス)」とも言われます。
呼吸が止まると血液中の酸素濃度が低下するため、目が覚めて再び呼吸し始めますが、眠り出すとまた止まってしまいます。
これを一晩中繰り返すため、深い睡眠がまったくとれなくなり、日中に強い眠気が出現します。
酸素濃度が下がるため、これを補うために心臓の働きが強まり、高血圧となります。
酸素濃度の低下により動脈硬化も進み、心筋梗塞や脳梗塞を起こしやすくなります。
さらに睡眠不足によるストレスにより、血糖値やコレステロール値が高くなり、さまざまな生活習慣病やメタボリック・シンドロームがひきおこされます。
1時間あたり10秒以上の呼吸停止が20回以上出現するような中等症・重症の睡眠時無呼吸症候群を放置すると、心筋梗塞・脳梗塞・生活習慣病・眠気による事故などを引き起こし、死亡率が非常に高くなるため、すぐに治療が必要です。
また、SASによって生じる日中の眠気は、判断力・集中力や作業効率の低下を招きかねません。
SASや睡眠障害によって生じる経済的損失が3.5兆円になるとの試算もあるように、交通事故をはじめ医療事故・産業事故などにもつながれば社会的リスクも重大です。
当院では、ご自宅で検査機器を装着して、一晩寝て頂くだけで診断できる検査を行っています(保険適応)。
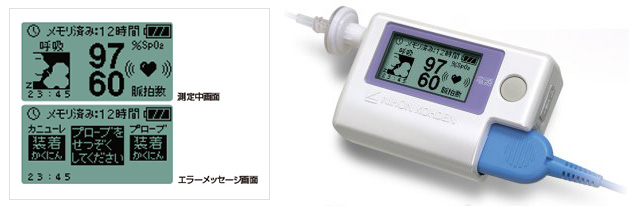
睡眠時無呼吸症候群(SAS)簡易検査のための携帯型検査装置です。
ご自宅で一晩装着して頂き、「呼吸」「いびき」「SpO2」「脈拍」睡眠時のデータを収集、専用ソフトで計測します。
使用するセンサはSpO2センサと鼻カニューレの2つだけ。患者さんが正しく装着できるよう、患者さん用の操作ガイド(説明書)も付属しています。
センサ装着後、電源ボタンを押すだけで測定開始※。測定状態は、初めて検査を受ける方にも分かりやすいイラスト等で液晶表示します。
患者さんの負担を極力軽減し、自然な睡眠のデータを収集します。在宅での検査に安心してお使いいただけます。
症状
- 寝ている間
-
・いびきをかく
・いびきが止まり、大きな呼吸とともに再びいびきをかき始める
・呼吸が止まる
・呼吸が乱れる、息苦しさを感じる
・むせる
・何度も目が覚める(お手洗いに起きる)
・寝汗をかく
- 起きたとき
-
・口が渇いている
・頭が痛い、ズキズキする
・熟睡感がない
・すっきり起きられない
・身体が重いと感じる
- 起きているとき
-
・強い眠気がある
・だるさ、倦怠感がある
・集中力が続かない
・いつも疲労感がある
患者さんの傾向
・タバコがやめられない
・お酒が好きで、寝る前のお酒が習慣化
・太り気味。暴飲暴食してしまうことがある
・高血圧、糖尿病、高脂血症などの既往がある
・首が短い
・首が太い、まわりに脂肪がついている
・下顎が小さい、小顔
・下顎が後方に引っ込んでいる
・歯並びが悪い
・舌や舌の付け根が大きい
糖尿病
糖尿病の発症リスクが1.62倍に。さらに重症度も関係
米国で一般住民を対象に行われた睡眠呼吸障害の大規模研究「ウィスコンシン睡眠コホート研究」で、SASの重症度別と糖尿病の合併割合について関連が示されています。
1,387名の一般住民を対象に、AHI(無呼吸低呼吸指数:SASの重症度指標)の回数と糖尿病の合併率の関係を調査した結果、AHIが5未満、5~15、15以上ではAHIの回数が多いほど、つまりSASの重症度が増すほど糖尿病の合併率が高くなることが示されました。
また、年齢・性別・ウエストまわりで補正しても、4年以内に糖尿病を発症するリスクは、AHI15以上の場合AHI5未満に比べ1.62倍であったと報告されています。
高血圧
高血圧の発症リスクが約1.4~2.9倍に
米国で一般住民を対象に行われた睡眠呼吸障害の大規模研究「ウィスコンシン睡眠コホート研究」で、SASと高血圧には明らかな関連が示されています。
血圧140/90mmHg以上、もしくは降圧薬を服用している場合を「高血圧症」と定義し、709例を対象に4年後の高血圧発症リスクを調査した結果、SASによる発症リスクは、健常人の約1.4~2.9倍になるというデータが報告されています。
心疾患
心臓病(心疾患)との合併は、命に関わる問題
厚生労働省が発表した、「令和2年人口動態統計月報年計(概数)の概況」によると、心疾患(高血圧性を除く)は死因順位の2位(15.0%)とされています。
それだけ命に関わるリスクの高い病気ですが、心疾患もまたSASとの合併が明らかにされている病態の1つです。
睡眠時無呼吸症候群(SAS)と虚血性心疾患
心臓が血液不足に
「虚血」とは、心臓を動かすために重要な役割を果たす冠状動脈が狭くなる、あるいは詰まってしまうことで、心筋(心臓を動かす筋肉)に十分な血液が届かなくなる状態です。
心臓の血液が不足し、心臓からのSOSとして胸の痛みや圧迫感を感じたりするのが「狭心症」、冠動脈が完全に塞がってしまい心臓に血液が流れなくなって心臓の筋肉細胞が壊死する状態が「心筋梗塞」です。
冠状動脈が狭くなったり詰まったりする原因の1つに「動脈硬化」がありますが、SASが重症になるほど動脈硬化が進行するという研究報告があります。
SASとの合併でリスクが上昇
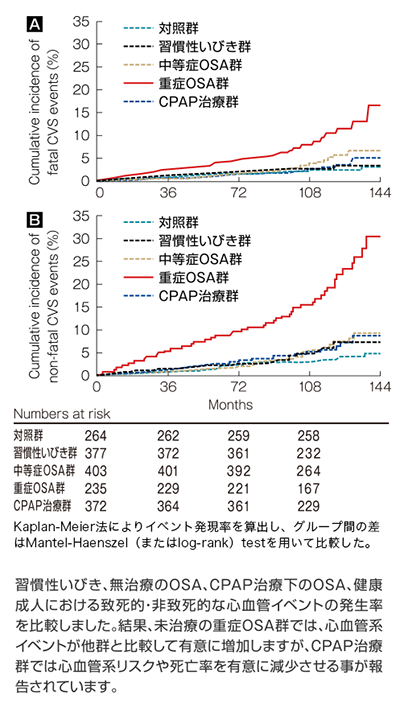
スウェーデンの研究によると、SASを合併している群では5年間の観察で心血管イベント(死亡・脳卒中・心筋梗塞)の発症率が合併していない群に比べて1.7倍であったことが報告されています。
また、経皮的冠動脈インターベンション(PCI)*治療を行った急性冠症候群患者を追跡調査した結果によると、閉塞性睡眠時無呼吸(OSA)合併群で平均11ヶ月の心血管イベントの発症率が有意に高かったという報告があります。
睡眠時無呼吸症候群(SAS)と不整脈
重症のSASでは発生頻度が4倍に
不整脈とは、脈のリズムが乱れること。
脈が不規則に刻まれるもの以外に、異常に速くなる脈(頻脈)や、逆に遅くなる脈(徐脈)も不整脈です。
筋肉でできている心臓は、電気刺激によって全身に血液を送り出すポンプの役目を果たしています。
刺激伝達経路が何かに障害されて電気刺激が心臓全体に伝わらない、または電気刺激そのものが発生しないと、ポンプとして正常に機能しなくなり不整脈を起こします。
不整脈の一種である「心房細動」は、「心房」という心臓を構成する部分が異常な電気刺激を受け、十分に収縮できない状態になること。
日本でもたくさんの患者さんがいることが知られていますが、SASとも関連があることが明らかになっています。
脳卒中
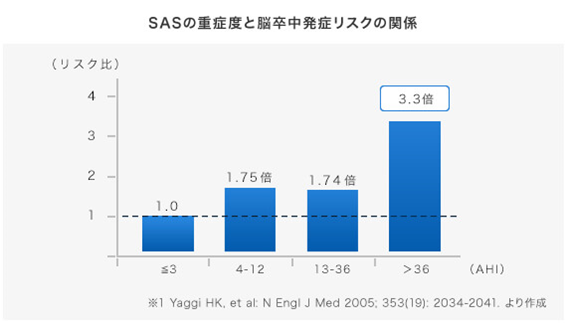
脳卒中の発症リスクが3.3倍に
脳卒中は、日本人において癌、心臓病、老衰に次ぐ死亡原因とされています。脳の血管が狭窄して詰まったり(脳梗塞)、血管が破れて出血したりする(脳出血)病態ですが、脳血管の損傷により発作の後遺症として麻痺や言語障害が生じるケースもあり、寝たきりの原因疾患としても重要視されています。
1,022例を対象にした約3年間の追跡研究の結果によると、SASの重症例では脳卒中・脳梗塞発症リスクが3.3倍になることが報告されています。
SASは脳梗塞・脳出血などの発症リスクを高めやすいだけでなく、その後の機能回復にも影響を及ぼすと言われています。SASを伴う脳卒中患者とSASを伴わない脳卒中患者の回復経過を比較した研究では、SASを伴う群は伴わない群に比べて1年後の死亡率が高かったと報告されています。
また、日常生活動作(ADL)の評価においても退院時・退院3ヶ月後・退院12ヶ月後いずれのタイミングでも、SASを伴う患者さんの方がADLの評価が低かったと報告されています。
※1 Yaggi HK, et al: N En
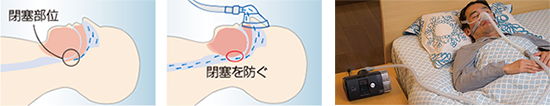
マスクを介し気道内に陽圧をかけ、気道の閉塞を防ぐことにより、無呼吸を抑制する療法です。
CPAP本体から鼻マスクを介して、あらかじめ設定した陽圧を気道へ送り、気道を常に陽圧に保つことにより、気道の閉塞を防ぐ、いわば"空気の添え木"のような役割を果たします。
CPAP療法には主に固定CPAPとオートCPAPが用いられます。
機器の多機能化により患者に応じた治療モードの選択や、小型化によりライフスタイルに合わせた機種選択も可能になっています。
またCPAP療法はマスクの選択と適切なフィッティングが重要と言われています。マスクの軽量化やクッション材質の改善が進み、多様な種類から患者に合ったマスクを選択できます。
軽量化、クッション材質の改善が進み、より患者にあったマスクを選択する事ができます。
CPAPに期待される効果
CPAPを適用した患者様で無呼吸・低呼吸・いびきの消失、低酸素状態の改善、睡眠の質の向上や日中傾眠が解消されたという報告がされています。
CPAPによる影響
CPAPを適用した患者で、合併症の予防・改善や生命予後の改善、交通事故リスクの軽減、心疾患イベントが減少し、死亡率を低下させたとの報告がされています。
![]()