![]()
食事療法、運動療法、経口薬を併用し治療を行っても血糖値が改善されない場合、重篤な高血糖状態の場合、膵臓からのインスリンが分泌されていない場合に行うのがインスリン療法です。インスリン療法はその不足、または分泌されなくなったインスリンを皮下注射で直接血中に取り込み補う治療方法です。健常人のインスリン分泌は、基礎インスリン分泌と、食事によるブドウ糖やアミノ酸刺激による追加分泌からなっています。
インスリン療法の基本は、健常人にみられる血中インスリンの変動パターンを再現することにあります。
以前は、インスリン療法が治療の最終手段となっていましたが、現在は、早期のインスリン導入が推進されています。早期にインスリンを導入することによって、膵臓からのインスリンを分泌する能力が温存されます。それによって、長期間にわたる良好な血糖コントロールが得られるため、合併症の進行が抑えられると考えられています。糖尿病が長期になり膵臓からのインスリンを分泌する能力が著しく低下してしまうと、外部よりインスリンを補充しても、血糖の変動が激しくなり、合併症が進行してしまいます。つまり、インスリン分泌能が著しく低下し、じり貧になってからインスリンを補充するより、早期にインスリンを補充した方が、合併症の進行が抑えられると考えられます。
インスリンの導入は、入院して導入する方法と、外来で導入する方法があります。
当クリニックでは、外来でのインスリン導入を行っています。

10年以上前まではインスリン導入は入院してというのが半ば常識でしたが、その後新しいインスリン製剤の開発や、より簡易な注入器の実用化により、外来におけるインスリン自己注射の導入が多くの患者様に受け入れられるようになってきました。実際に、少しでも早くインスリン導入を行うことにより合併症を防止できるケースが多くあります。
インスリン治療が必要と判断された方で、特に仕事でお忙しい方の場合には、入院よりも外来でのインスリン自己注射の方がより受け入れやすいのではないかと思われます。外来でのインスリン導入は、普段の日常生活を満喫しながら治療ができるという大きな利点があります。
仮に入院をして厳格な管理の下でインスリン治療による血糖コントロールの改善が得られても、普段の日常生活に戻ると、再び血糖コントロールが悪化するということがよくあります。それよりも、普段の日常生活を楽しみながらインスリン自己注射を行って血糖をコントロールしていく方が、より現実的で生理的であると考えられます。インスリン自己注射は、誰もが簡便に、ほとんど痛みを感じることなく行うことが可能です。当クリニックでは、患者様とご一緒に、手取り足取りわかりやすく注射の実際(手技)についてご説明させていただきますので、ご安心ください。すぐにできるようになります。
もちろんのこと、インスリン注射の意義、目的についても、やさしくわかりやすくご説明させていただきます。
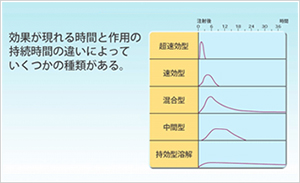
インスリン製剤には、短時間で作用するタイプ(超速効型、速効型)、と長時間にわたって作用するタイプ(持効型、中間型)、その両方が混合されたタイプに分かれます。
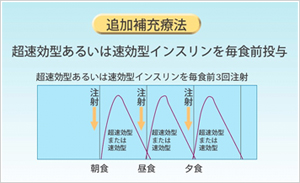
患者様のライフスタイル、血糖コントロールの状況に応じてこれらのインスリン製剤を組み合わせます。少ない人で1日1回、多い人で1日4回程度投与します。
また、内服薬とインスリンを併用するBOT(basal –supported oral therapy)を行う患者様も多くいます。
当クリニックでは、患者様のQOLを最大限尊重し、糖尿病専門医、糖尿病看護認定看護師、日本糖尿病療養指導士によるきめ細やかなインスリン治療を行います。
また、インスリン治療をされている患者様は、保険診療の範囲内で、血糖自己測定(SMBG)が行うことができます。
リアルタイムの自分の血糖がわかることによって、速やかな生活習慣の改善ができます。また、低血糖もすぐに判断でき対応することができます。

インスリン療法を行っている患者様には、1日2-4回血糖自己測定(保険医療)を行っていただきます。
操作方法は簡単で、痛みもほとんどありません。
操作方法については、医師、スタッフが分かりやすく、丁寧に説明させていただきますので、ご安心ください。
血糖自己測定を行うメリット
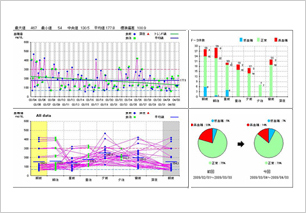
当クリニックでは、自己測定した血糖をデータベース化し、各グラフ化することによってどの時間帯に高血糖になっているのか、逆に低血糖になっている時間帯の分析。血糖日内変動、月内変動、正常血糖からの乖離など様々な角度から分析が可能です。
この分析によって、正確な血糖の推移を把握でき、インスリン量の調整、食事療法、運動療法に対し、より細やかな診療が可能となります。
近年、グルカゴン様ペプチド-1(GLP-1)作動薬が発売され話題になっています。
インスリン分泌を促進し、血糖を低下させるため、直接インスリンを補充するインスリン療法とは違うのですが、投与の手技はインスリンと似ています。1日1-2回投与を行います。
また、自己血糖測定を行うところも似ています。
自分の膵臓からインスリンが出ている患者様のみ使用できます。
GLP-1受容体作動薬は、血糖に依存して作用するため、単独投与では低血糖の発現リスクは極めて低いものです。
GLP-1受容体作動薬は、様々な作用がありますが、大きな特徴として、強力なインクレチン作用により食欲低下、体重減少効果が期待できます。
体重でお悩みの患者様は一度ご相談ください。
毎日投与、週1回投与など様々な製剤で治療可能です。
| ビクトーザ |  |
| バイエッタ |  |
![]()