![]()
当クリニックでは、各検査を行い、糖尿病か否かの診断をいたします。
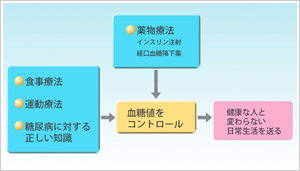
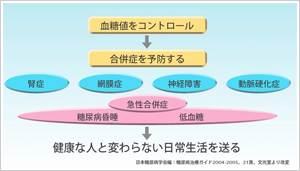
糖尿病と診断された患者様は、糖尿病の状態、合併症をお調べします。各検査より患者様の状態を把握し、オーダーメイド治療を行います。糖尿病治療の目標は血糖値をコントロールし、合併症を予防することによって健康な人と変わらない日常生活を送ることです。
そのため「いかにうまく血糖コントロールを行うことができるか」がとても重要なポイントになります。当クリニックでは、日本糖尿病学会認定専門医、管理栄養士による専門治療を行います。
糖尿病専門スタッフによる、親切、丁寧な診療を第一に考え、糖尿病の治療を通して、皆様のよりよい健康な未来のために、お手伝いさせていただきたいと思います。
当クリニックでは、最新医療機器の導入で、ヘモグロビンA1c、約1分で測定できます。
糖尿病は自覚症状がほとんどないため、早期の検査がとても大切です。
糖尿病の検査は、糖尿病を診断するための検査、糖尿病の状態を調べる検査、合併症を調べる検査に分かれます。
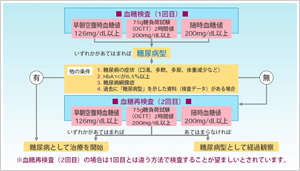
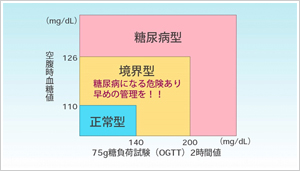
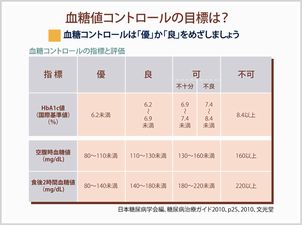
糖尿病と診断は、血糖検査を行い、以下のチャートに従います。
早朝空腹時血糖値
前日の夕食をとった後、何も食べず翌朝検査した血糖値
75g糖負荷試験(OGTT)2時間値
最低10時間絶食した空腹の状態でまず採血し、次に75gのブドウ糖液を飲み、その2時間後に測定した血糖値
随時血糖値
食事の影響を考えずに測定した血糖値
糖尿病は、原則として血糖値の管理(血糖コントロール)が大切です。その血糖コントロールの状態を調べるために各種検査があります。
採血検査
糖尿病の検査の中でも基本的な検査です。採血して血糖値を測ります。
血糖検査で判断されるのは、採血時点での血糖値です。
自己測定も可能なことから、食事や運動の後の血糖値がすぐにわかります。
グリコヘモグロビン検査(ヘモグロビンA1c検査)
グリコヘモグロビンとは、血液中の赤血球に含まれるヘモグロビンにブドウ糖が結合したものです。血糖値が高いほどヘモグロビンと糖はより多く結合します。そして結合すると約120日間結合したままの状態を保つのが特徴です。
この特徴を利用して血中のグリコヘモグロビンの量からブドウ糖の濃度を測ることで、過去1~2か月間の平均血糖値が調べられます。外来ではこの指標が主に治療指針となります。
C-ペプチド検査
血中または尿中のC-ペプチドの量を調べます。
膵臓からのインスリンの分泌状況を知ることができます。
尿糖検査
尿糖検査は検査試験紙を用いて行います。
ブドウ糖は体にとって大切な栄養分です。健常者の場合尿に糖があらわれることはありません。
しかし、糖尿病だと血液中に含まれるブドウ糖が多くなり、その分が尿糖として排泄されます。
あくまで間接的判断ができるにとどまるので、尿糖が出ているからといって「糖尿病がよくなっている」「血糖コントロールが上手くできている」などの判断はできません。
グリコアルブミン検査
グリコアルブミンとは血液中のタンパク質の一種であるアルブミンがブドウ糖と結合したもので、血液中のすべてのアルブミンのうちグリコアルブミンがどのくらいの割合を占めているかを数値化して計ります。
インスリン治療中などで血糖の変動が激しい場合に、HbA1cと同様に過去の血糖値の変動を推定できる指標として用いられます。
HbA1cが過去1~2ヶ月前の血糖状態を反映しているのに対し、グリコアルブミンは過去1~2週間前と比較的短期間の血糖状態を見ることができます。
1,5-AG検査
血糖値が比較的うまくコントロールされている時期の血糖変動を計る際に有効な検査が1,5-AG検査です。1,5‐AGとは主に食物から供給され、1日の尿中排泄量と経口摂取量はほぼ一定のバランスに保たれています。
しかし、糖尿病などで糖の排泄(尿糖)が増加すると、尿中への排泄量が増加し血中濃度は逆に低下します。
動脈硬化を調べる検査 ⇒ 頸動脈エコー検査 、脈波伝播速度(PWV)検査
糖尿病網膜症を調べる検査 ⇒ 眼底検査
糖尿病腎症を調べる検査 ⇒ 尿蛋白検査 微量アルブミン尿検査、血液検査など
糖尿病神経障害を調べる検査 ⇒ 腱反射 知覚検査など
心筋梗塞、狭心症を調べる検査 ⇒ 心電図など
糖尿病治療の目標は血糖値をコントロールし、合併症を予防することによって健康な人と変わらない日常生活を送ることです。そのため「いかにうまく血糖コントロールを行うことができるか」がとても重要なポイントです。
病気について正しい知識をもち、食事療法、運動療法、薬物療法を組み合わせて治療を行います。
食事療法
食事療法は2型糖尿病や妊娠糖尿病の主軸となる治療法です。
食べ過ぎるとインスリンがたくさん必要になり、かつ太ります。体内に脂肪がたまるとインスリンに対する感受性が低下し、十分な効果が現れません。そのため余分なブドウ糖が血液中に残り、血糖値が上がります。そして、膵臓への負担が増し、インスリン分泌がさらに低下し、作用も弱まります。この様な悪循環を改善するには、過剰摂取していたエネルギーを抑えることが重要です。
糖尿病における食事療法では、1日の適正な摂取エネルギーを守りつつ、「食品交換表」などを利用して栄養バランスのとれた食事内容に改善していくことが必要です。
当院では、管理栄養士による丁寧できめ細やかな食事指導を行います。
食品交換表

日本糖尿病学会が編集し、日本糖尿病協会から発行されている「食品交換表」というものがあります。
1単位を80kcalとして、食品を6つのグループに分けて、適正な量で栄養のバランスのよい食事の献立が誰にでも手軽にできるように作られています。
運動療法の目的として重要なのは内臓脂肪を減らしながら、インスリン抵抗性を改善する点です。インスリン抵抗性はインスリンの働きが悪く、インスリンが分泌されているのにもかかわらず、ブドウ糖が消費されないといった2型糖尿病の典型的特徴と言えます。
近年、日本の食文化も欧米の影響を受けて、糖尿病になりやすい食生活を送る方が増加してきています。前述のように、まずは食生活の見直しや改善を行うことが大切ですが、並行して適切な運動を行うことで、より良い結果を得ることができます。
適切な運動とはただ激しく動くのではなく、心拍数が1分間に100拍程度を目安に息がはずんでも会話ができる程度の運動を心がけましょう。
運動はウォーキングや水中歩行などの有酸素運動が適しており、食後の最も血糖値が上がる直前の食後1時間程度から行うと良い結果を得られます。
血糖値を下げる
運動をすると、血液中のブドウ糖をエネルギーとして使うため血糖値が下がります。
また、定期的に続けることで、筋肉や脂肪など各組織の細胞が持つブドウ糖や脂肪をエネルギーに変える力の向上が見込まれます。
よって、インスリン量の節約ができ、膵臓への負担を軽減することができます。
体重の減量
遊離脂肪酸である脂肪もエネルギーとして使われるので、定期的に運動を続けると減量することができます。
また、血液中の中性脂質や動脈硬化の原因となる悪玉コレステロールを減少させ代わって動脈硬化を予防する働きがある善玉コレステロールの増加をも見込むことができます。
運動療法についての注意
運動療法については適応があります。
2型糖尿病で血糖値が安定していてかつ、合併症がない、もしくは合併症の程度の軽い方に限られます。
糖尿病には様々な合併症があり、中でも増殖網膜症などの進行性のもの、症状の進んだ腎症、自律神経障害があると、運動することでかえって症状悪化させてしまうことがあります。1型糖尿病の方や著しく血圧の高い人、心臓や肺に病気がある人、膝や腰などの関節が悪い人などについても運動内容について注意が必要です。
当院では個々の患者様にとって、どのような運動が適切なのかアドバイスを行います。
食事療法や運動療法を行っても、高血糖が改善されない場合には薬物療法を行います。
薬物療法は経口薬を用いる方法とインスリン注射を用いるインスリン療法があります。
インスリン分泌機能が保たれている2型糖尿病の患者様の場合には一般的に経口薬療法が行われます。1型糖尿病の方や経口薬の効果が芳しくない、または重度の2型糖尿病、合併症を発症している患者様の場合などはインスリンを注射によって補うインスリン療法が行われます。また、経口薬はインスリンの分泌を促進する薬、インスリンの働きを高める薬(インスリン抵抗性改善薬)、 食後高血糖を改善する薬などがあり、患者様の状態に応じて処方致します。
![]()
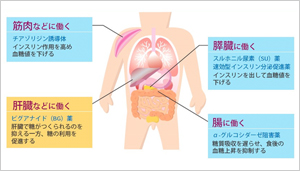
| 種類(一般名) | 原則的な服用時間 | 作用 | 主な副作用 |
| スルホニル尿素(SU)薬 (グリベンクラミド、グリクラジド、グリメピリドなど) | 食前 20-30分前 |
インスリン分泌促進 | 低血糖 |
| ビグアナイド(BG)薬(メトホルミン、ブホルミン) | 食後 | インスリン作用の増強 | 胃腸障害まれに乳酸アシドーシス |
| α-グルコシダーゼ阻害薬(アカルボース、ボグリボース、ミグリトール) | 食直前 | 食後の高血糖を改善腸管での糖質の分解・吸収を抑制 | 消化器症状(膨満感、放屁、便秘、下痢)他の血糖降下薬剤との併用時、低血糖時、ブドウ糖以外の糖類の捕食では低血糖からの回復が遅れる事がある肝障害 |
| チアゾリジン誘導体(ピアグリタゾン) | 食前または食後 | インスリンの作用を増強し、インスリン抵抗性改善 | 浮腫、心不全、肝障害、貧血、体重増加 |
| 速効型インスリン分泌促進薬(ナテグリニド、ミチグリニド) | 食直前 | インスリン分泌促進 | 低血糖 |
近年、DPP-4阻害薬が発売され、その血糖降下作用、副作用が少ないことより非常に効果的な薬剤であると注目されています。その特徴として以下が挙げられます。
- 血糖依存性の血糖降下作用のため、低血糖のリスクが少ない
- 体重の増加作用がない
- すい臓に対する保護作用
- インスリン感受性増大作用
![]()